De morfodysfore stoornis, ook wel body dysmorphic disorder (BDD) genoemd, is een psychische aandoening waarbij iemand sterk gepreoccupeerd raakt met een of meer vermeende onvolkomenheden van het uiterlijk. Het gaat meestal om kenmerken die voor anderen niet zichtbaar zijn, of hooguit als heel klein of onbeduidend worden gezien. Voor de persoon zelf kunnen deze vermeende afwijkingen echter het denken, voelen en dagelijks functioneren volledig gaan beheersen.
De aandacht richt zich vaak op het gezicht, de huid, het haar, de neus, de mond, de kaaklijn of andere lichaamskenmerken, maar in principe kan elk lichaamsdeel centraal komen te staan. Mensen met BDD zijn vaak uren per dag bezig met hun uiterlijk. Dat kan zich uiten in spiegelen, het maken of controleren van foto’s of selfies, camoufleren met make-up of kleding, voortdurend vergelijken met anderen, geruststelling zoeken, aan de huid pulken, of juist het vermijden van spiegels, foto’s, fel licht of sociale situaties.
BDD is meer dan onzekerheid over het uiterlijk. De preoccupatie is meestal intens, hardnekkig en moeilijk te relativeren. Veel mensen met BDD ervaren schaamte, sociale angst, somberheid en een sterk gevoel van minderwaardigheid. Zij kunnen school, werk, relaties of sociale contacten gaan vermijden. De stoornis begint vaak al in de adolescentie en blijft zonder behandeling regelmatig jarenlang bestaan.
BDD behoort in de DSM-5-TR tot de obsessieve-compulsieve en verwante stoornissen. Dat is logisch, omdat de stoornis vaak wordt gekenmerkt door obsessieve preoccupatie, controle- en camouflerituelen, vermijding en beperkt ziekte-inzicht. Bij een deel van de mensen is het inzicht redelijk behouden, maar bij anderen kan de overtuiging zo sterk zijn dat deze bijna of volledig wanend aandoet.
Oorzaken
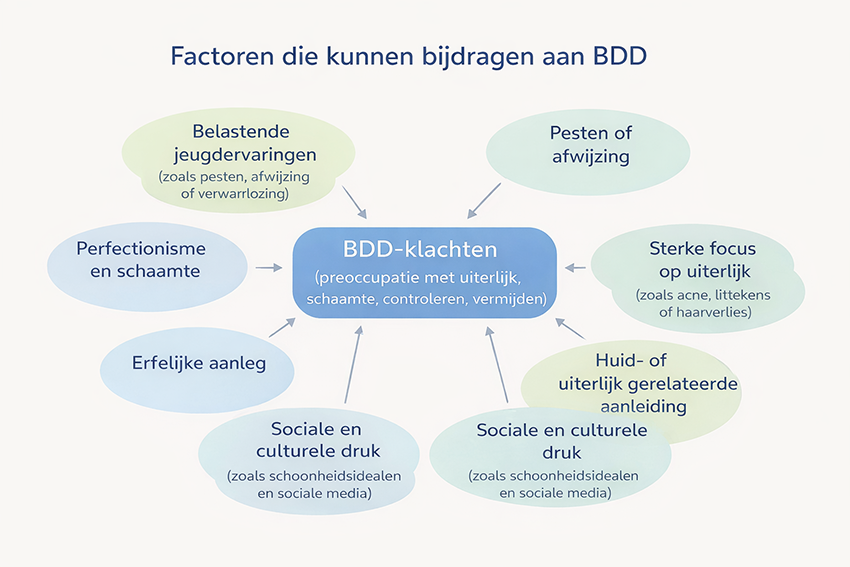
Er is niet één duidelijke oorzaak van BDD. Meestal ontstaat de stoornis door een samenspel van kwetsbaarheid, negatieve zelfwaardering, selectieve aandacht voor uiterlijk en gewoontevorming. Mensen met BDD richten hun aandacht vaak heel sterk op details van hun uiterlijk, terwijl zij het geheel minder goed overzien. Kleine of normale kenmerken kunnen daardoor uitvergroot en als ernstig afwijkend worden beleefd. Daarnaast spelen vaak schaamte, perfectionisme, sociale vergelijking en angst voor afwijzing een belangrijke rol. Het uiterlijk wordt dan steeds meer gekoppeld aan eigenwaarde, veiligheid of acceptatie.
Ook belastende jeugdervaringen kunnen een rol spelen. Onderzoek laat zien dat een aanzienlijk deel van de mensen met BDD ervaringen rapporteert zoals pesten, afwijzing, emotionele verwaarlozing, fysiek geweld of seksueel misbruik. Zulke ervaringen zijn niet specifiek voor BDD en verklaren de stoornis niet op zichzelf, maar kunnen wel bijdragen aan schaamte, negatieve zelfwaardering en verhoogde kwetsbaarheid.
Waarschijnlijk spelen ook biologische en erfelijke factoren een rol. Daarnaast kunnen sociale media, spiegelen, selfies en voortdurende vergelijking met bewerkte of geïdealiseerde beelden de klachten versterken of in stand houden, zeker bij jongeren die daar gevoelig voor zijn. Bij adolescenten met BDD lijken uiterlijk-gerelateerde sociale vergelijking en sociale media-gebruik inderdaad een relevante rol te spelen.
BDD is dus meestal niet het gevolg van “ijdelheid”, maar van een hardnekkig patroon van preoccupatie, schaamte, controle, vermijding en vertekende zelfwaarneming.
Voorkomen
De prevalentie (totaal aantal gevallen die er op een bepaald moment zijn) varieert in de literatuur van 0,7 tot 13%. De meest accurate schatting is dat zo’n 1 tot 2 procent van de bevolking aan BDD lijdt. De diagnose BDD wordt waarschijnlijk, ten onrechte, vaak niet gesteld. Er is geen verschil in voorkomen tussen mannen en vrouwen. Het begin ligt gemiddeld rond het 16e jaar.
DSM-5-TR
Volgens de DSM-5-TR is er sprake van een morfodysfore stoornis wanneer iemand gepreoccupeerd is met een of meer vermeende onvolkomenheden van het uiterlijk die voor anderen niet zichtbaar zijn of slechts als minimaal worden gezien. Daarbij verricht iemand op enig moment in het beloop ook repetitieve handelingen of mentale activiteiten in reactie op deze zorgen, zoals spiegelen, vergelijken, camoufleren, huidpulken of geruststelling zoeken. Daarnaast moeten de klachten leiden tot klinisch significante lijdensdruk of beperkingen in het functioneren. De preoccupatie mag niet beter verklaard worden door ongerustheid over gewicht of lichaamsvet bij iemand die eigenlijk beter voldoet aan de criteria van een eetstoornis.
Binnen de DSM-5-TR wordt ook gekeken naar het realiteitsbesef (inzicht). Sommige mensen weten dat hun zorgen waarschijnlijk overdreven zijn, terwijl anderen daar veel minder aan twijfelen. Ook kan worden gespecificeerd of er sprake is van spierdysmorfie (muscle dysmorphia): een vorm waarbij iemand vooral gepreoccupeerd is met de overtuiging dat het lichaam te klein, te smal of onvoldoende gespierd is. Deze specificatie is officieel onderdeel van de DSM-5-TR.
Behandeling
De behandeling van BDD bestaat meestal uit cognitieve gedragstherapie (CGT), medicatie, of een combinatie van beide. De best onderzochte psychologische behandeling is CGT die specifiek is aangepast aan BDD. In die behandeling wordt onder andere gewerkt aan het herkennen en onderzoeken van gedachten over uiterlijk, afwijzing, schaamte en zelfwaarde. Daarnaast is vaak exposure een belangrijk onderdeel: iemand leert zich stap voor stap weer bloot te stellen aan situaties die nu worden vermeden, zoals zonder camouflage naar buiten gaan, minder spiegelen, geen foto’s blijven controleren of minder geruststelling vragen. Het doel is niet om iemand “mooi te leren vinden”, maar om de dwangmatige focus op uiterlijk en de vermijding te doorbreken. Ook SSRI’s kunnen effectief zijn, vooral wanneer de klachten ernstig zijn of samengaan met veel angst, somberheid of dwangmatige preoccupatie. Net als bij OCS en verwante stoornissen duurt het vaak enige tijd voordat medicatie voldoende effect heeft, en zijn soms hogere doseringen nodig dan bij een depressie.
Een belangrijk aandachtspunt is dat cosmetische of dermatologische ingrepen meestal geen oplossing bieden voor BDD. Vaak verschuift de ontevredenheid daarna naar hetzelfde of een ander lichaamsdeel, of blijft de preoccupatie bestaan. Daarom is het belangrijk dat BDD tijdig wordt herkend, ook in cosmetische of dermatologische settings. Recente reviews benadrukken dat CGT en SSRI’s de eerstekeusbehandeling blijven en dat cosmetische ingrepen meestal geen duurzame verbetering geven.
Omdat BDD samenhangt met een duidelijk verhoogd risico op suïcidaliteit, moet daar in de behandeling altijd actief aandacht voor zijn. Verschillende studies en reviews laten zien dat suïcidale gedachten en pogingen bij BDD opvallend vaak voorkomen.
Differentiaal diagnose
BDD moet worden onderscheiden van andere psychische en somatische aandoeningen waarbij uiterlijk, lichaam of identiteit een rol speelt. Soms is er overlap met sociale angst, eetstoornissen, OCS, psychotische stoornissen of autismespectrumstoornissen. Ook moet onderscheid worden gemaakt met normale onzekerheid over het uiterlijk of met onvrede die niet het karakter heeft van een hardnekkige, invaliderende preoccupatie. Bij eetstoornissen ligt de nadruk vooral op gewicht, lichaamsvorm en dik zijn; bij BDD draait het meestal om andere lichaamskenmerken, zoals huid, neus, haar of symmetrie. In zeldzame gevallen moet ook onderscheid worden gemaakt met aandoeningen waarbij iemand juist ervaart dat een lichaamsdeel “niet bij hem of haar hoort”, zoals bij een body integrity identity disorder.
Literatuur
- American Psychiatric Association. (2022). Diagnostic and statistical manual of mental disorders (5th ed., text rev.; DSM-5-TR). American Psychiatric Association Publishing.
- Castle D et al. (2020). Body dysmorphic disorder: A treatment synthesis and consensus on behalf of the International College of Obsessive-Compulsive Spectrum Disorders and the Obsessive-Compulsive and Related Disorders Research Network of the European College of Neuropsychopharmacology. International Clinical Psychopharmacology, 36(2), 61–75.
- Longobardi C, Settanni M & Fabris MA. (2022). Adverse childhood experiences and body dysmorphic symptoms: A meta-analysis. Child Abuse & Neglect, 127, 105581.
- Malcolm A, Belli A, Glazier K et al. (2021). Childhood maltreatment and trauma is common in body dysmorphic disorder and associated with symptom severity. Journal of Obsessive-Compulsive and Related Disorders, 29, 100638.
- Phillips KA. (2010). Pharmacotherapy for body dysmorphic disorder. Psychiatric Annals / review literature.
- Phillips KA & Hollander E. (2008/2010). Key issues in body dysmorphic disorder and DSM classification. Depression and Anxiety / aanvullende overzichtsliteratuur.
- Rück C et al. (2024). Body dysmorphic disorder. Nature Reviews Disease Primers / recent overview literature.
