De morfodysfore stoornis, voorheen stoornis in de lichaamsbeleving (body dysmorphic disorder, BDD) werd al in 1871 beschreven door zenuwarts Enrico Morselli. Voorheen was het criterium dat iemand geen zichtbare afwijking aan het uiterlijk mocht hebben, tegenwoordig geldt dat iemand met BDD best een kleine uiterlijke afwijking kan hebben, maar daar met ernstig afwijkend gedrag op reageert.
Kenmerken
Bij de stoornis in de lichaamsbeleving is het centrale symptoom de preoccupatie, obsessie of soms een waan met een kleine onvolkomenheid van het uiterlijk (of ingebeelde) die leven van de persoon beheerst. Het gaat het vooral om vermeende defecten vaak in het gezicht, de huid, het haar, de neus, oogleden, mond, lippen, kaken en kin. BDD uit zich bijvoorbeeld doordat men urenlang bezig is met het maken van selfies, camoufleren met make-up, vergelijken van foto’s op sociale media en/of het mijden van alles wat kan spiegelen, van winkelruit tot telefoonschermpje. Een op de vier doet een zelfmoordpoging, 50% ondergaat een operatie om de vermeende afwijking te corrigeren. BDD begint vaak al in de adolescentie, patiënten hebben een negatief zelfbeeld, zijn vaak somber, vinden het moeilijk om een relatie aan te gaan, isoleren zich makkelijk en hebben problemen op school of werk.
Voorkomen
De prevalentie (totaal aantal gevallen die er op een bepaald moment zijn) varieert in de literatuur van 0,7 tot 13%. De meest accurate schatting is dat zo’n 1 tot 2 procent van de bevolking aan BDD lijdt. De diagnose BDD wordt waarschijnlijk, ten onrechte, vaak niet gesteld. Er is geen verschil in voorkomen tussen mannen en vrouwen. Het begin ligt gemiddeld rond het 16e jaar.
DSM-5 criteria
300.7
- Preoccupatie met een of meer vermeende misvormingen of onvolkomenheden in het uiterlijk die door anderen niet waarneembaar zijn, of door hen als onbeduidend worden beschouwd.
- Op een bepaald moment tijdens het beloop van de stoornis heeft de betrokkene in reactie op de ongerustheid over het uiterlijk repetitieve handelingen verricht (zoals zichzelf controleren in de spiegel, zich excessief uiterlijk verzorgen, aan de huid pulken, of om gerustheid vragen) of psychische activiteiten uitgevoerd (zoals het eigen uiterlijk vergelijken met dat van anderen).
- De preoccupatie veroorzaakt klinisch significante lijdensdruk of beperkingen in het sociale of beroepsmatige functioneren of in het functioneren op andere belangrijke terreinen.
- De preoccupatie met het uiterlijk kan niet beter worden verklaard door de ongerustheid over lichaamsvet of gewicht bij iemand van wie de symptomen voldoen aan de criteria voor een eetstoornis.
Gespecificeerd worden naar realiteitsbesef: varierend van goed/redelijk, tot gering of ontbrekend/
Er kan ook een subtype "met musculodysfore stoornis" worden getypeerd; hierbij heeft een patiënt (ook) de preoccupatie dat zijn of haar lichaam te smal gebouwd of te weinig gespierd is. Het gaat hier meestal om mannen met vaak extreme trainingsschema’s, diëten en soms ook gebruik van anabole steroïden.
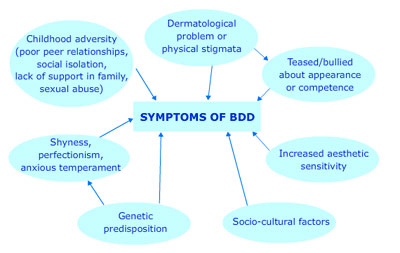
Oorzaken
68 procent van de patiënten met BDD heeft een stressvolle of traumatische ervaring –seksueel misbruik, fysiek geweld of emotionele verwaarlozing tijdens de kinderleeftijd– meegemaakt.
Behandeling
Antidepressiva (met name SSRI’s), cognitieve gedragstherapie (CGT) en psycho-educatie. De kern van de CGT is het omzetten van de diskwalificerende gedachten ("disfunctionele opvattingen") over henzelf naar meer functionele gedachten. Indien er ook sprake is van sociale angst is confrontatie therapie ("exposure") geïndiceerd in combinatie met het verbeteren van sociale vaardigheden.
Differentiaal diagnose
Amputee Identity Disorder: een onweerstaanbare drang om gezonde ledematen te amputeren. Ze beschouwen het te amputeren deel niet als een defect of een gebrek, maar als iets dat niet bij hen hoort.
